肿瘤免疫治疗是继手术、放疗、化疗、靶向治疗之后的第五大疗法。2018年诺贝尔生理学或医学奖授予两位免疫学家:美国的詹姆斯·艾利森(James P. Allison)与日本的庶佑(Tasuku Honjo)以表彰他们“发现负性免疫调节治疗癌症的疗法方面的贡献”。
对于现在日益成熟的免疫治疗,其实早在十年前国外已经开展了临床研究。今天邱医生带大家看一下对于十年前“第一个吃螃蟹的人”即免疫治疗的人,现状如何?邱医生分别从nivolumab(O药)和Pembrolizumab(k药)最早的临床试验谈起。
2006年,全球第一个PD-1单抗的临床试验确定了nivolumab(O药)在人体的安全性及有效性,2008年开始的nivolumab(O药)最早的CA209-003研究证实了nivolumab在恶性黑色素瘤、肾透明细胞癌、非小细胞肺癌具有抗肿瘤作用。
CA209-003研究
CA209-003研究是一个多中心的I期,剂量递增的扩展队列研究,旨在评估nivolumab用于晚期非小细胞肺癌(NSCLC),肾透明细胞癌(RCC),恶性黑色素瘤的疗效和安全性。
入组患者接受
nivolumab 0.1-10mg/kg,2周给药一次,每8周为一个治疗周期,直至患者出现进行性疾病或不可耐受的毒性或确认的CR或确认的PD或要求出组,最大治疗持续时间为96周。
纳入分析的270例患者中,
黑色素瘤患者107例(39.6%),
RCC患者34例(12.6%),
NSCLC患者129例(47.8%)。
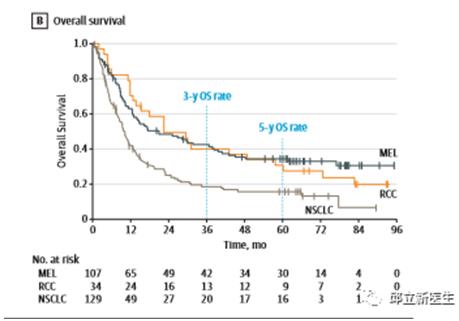
结果整体生存曲线显示生存时间如下:
3年生存时间:
总生存(OS)率黑色素瘤为42.3%(95%CI,32.7%-51.6%),
总生存(OS)率RCC为40.1%(95%CI,23.6%-56.0%),
总生存(OS)率NSCLC为18.4%(95%CI,11.9%-26.0%),
5年生存时间:
总生存(OS)率黑色素瘤为34.2%(95%CI,25.2%-43.4%),
总生存(OS)率RCC为27.7%(95%CI,13.9%-43.5%)
总生存(OS)率NSCLC为15.6%(95%CI,9.6%-22.9%)。
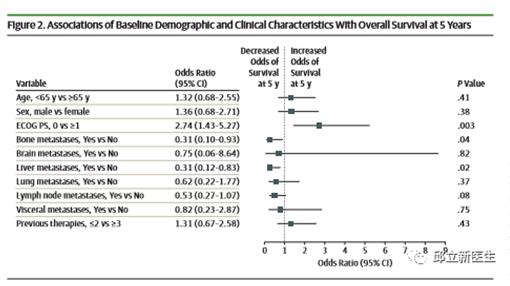
影响长期生存的因素
在包括所有患者的多变量分析中,基线存在肝脏(OR,0.31; 95%CI,0.12-0.83; P = .02)或骨转移(OR,0.31; 95%CI,0.10-0.93; P =。04)与5年生存可能性降低独立相关。ECOG表现状态为0(vs≥1)与5年生存率增加相关(HR,0.53; 95%CI,0.40-0.71)。
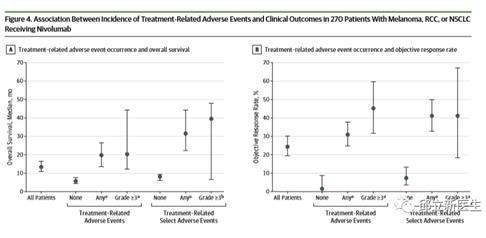
不良事件(AEs)
与没有出现治疗相关AE的患者相比,出现任何级别或3级及以上治疗相关AE的患者总生存期显著延长。
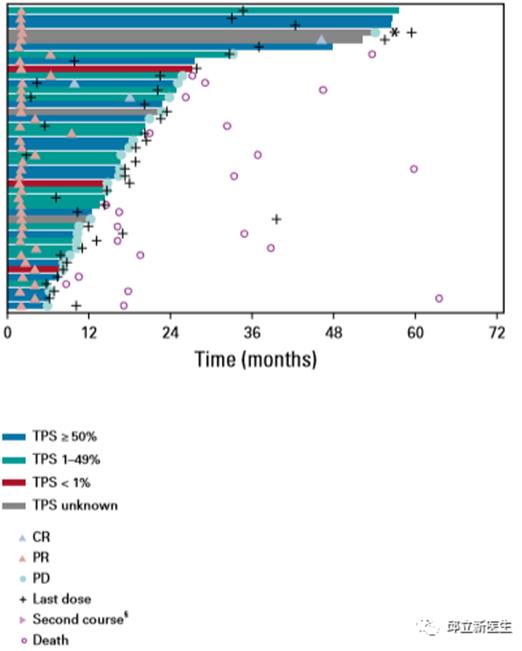
KEYNOTE-001研究
KEYNOTE-001(ClinicalTrials.gov,NCT01295827)是一项Ib期的多中心、开放标签、多队列研究。
评估帕博利珠单抗用于多种晚期癌症。
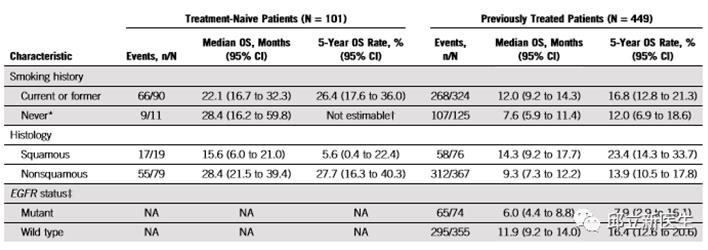
其中包括了550例晚期非小细胞肺癌患者:其中初治患者101例,经治患者449例。
所有患者接受
帕博利珠单抗2mg/kg q21或10mg/kg q14/21方案治疗,近年来该方案改为单剂量200mg q21。
结果显示:
中位随访60.6个月时,18%的患者(100例)仍生存。
未经治患者的5年生存率为23%,经治者为15.5%。
PD-L1表达水平较高提示生存时间更长。
在未经治患者中,PD-L1表达≥50%时,5年生存率为29.6%;而PD-L1表达<50%者中则为15.7%。
经治患者中,PD-L1表达≥50%时,5年生存率为25%,PD-L1表达1%~49%患者为12.6%,PD-L1表达<1%者中仅为3.5%。
不良事件
帕博利珠单抗的安全性数据与以往已发布的晚期非小细胞肺癌研究相一致。
接受帕博利珠单抗治疗的患者中所有级别的治疗相关不良事件(TRAEs)发生率为71%(n=388);
3 - 5级TRAEs的发生率为13%(n=69);
17%(n=92)的患者报告了免疫相关不良事件;
其中最常见的是甲状腺功能减退症,其次是肺炎、甲亢和皮肤毒性。
我们重新认识一下这两个临床试验带我们的经验总结:
试想一下,如果当时一个肺癌晚期病人,他的面前有两条路一条是参加临床试验选择“免疫治疗”一条是不参加临床试验。五年后的结果却发现,选择免疫治疗的人五年生存率是没有选择免疫治疗人的3倍。“第一个吃螃蟹的人”即免疫治疗的人,他实现了生存期的明显延长。
免疫治疗经过数十年的发展,带给了我们很多用药及经验总结。比如:什么样的患者合适免疫治疗?
来自国际及国内指南观点(ESMO/ASCO/NCCN)
肺癌
小细胞肺癌 晚期患者一线选择PD-L1抑制剂 阿特珠单抗+化疗。
非小细胞肺癌 K药(keytruda)用于一线治疗非小细胞肺癌的PD-1抑制剂。
乳腺癌 三阴性乳腺癌 晚期患者一线选择PD-L1抑制剂 阿特珠单抗+化疗。
胃癌 无论PD-L1表达是否为阳性,O药(Nivolumab)用于三线胃癌。PD-L1表达为阳性,K药(keytruda)用于三线胃癌。
肝癌 O药(Nivolumab)用于索拉菲尼耐药后的肝癌二线免疫治疗。
结直肠癌Pembrolizumab(派姆单抗,Keytruda)或者nivolumab(纳武单抗,Opdivo)或者nivolumab与ipilimumab联合使用用于氟尿嘧啶、奥沙利铂和伊立替康治疗后出现进展的微卫星高度不稳定(MSI-H)或错配修复缺陷(dMMR)的转移性结直肠癌。
肾癌 肾透明细胞癌的高危患者一线选用nivolumab与ipilimumab联合使用。
经典霍奇金淋巴瘤 国产的信迪利单抗和卡瑞利珠单抗用于复发或难治性经典型霍奇金淋巴瘤的三线治疗。进口的Pembrolizumab(派姆单抗,Keytruda)和nivolumab(纳武单抗,Opdivo)用于复发或难治性经典型霍奇金淋巴瘤的三线治疗。
黑色素瘤 Pembrolizumab (派姆单抗,Keytruda)用于辅助治疗及晚期一线治疗,这是首个用于辅助治疗的肿瘤。nivolumab(纳武单抗,Opdivo)用于辅助治疗淋巴结受累或转移性病变的全切除黑色素瘤患者辅助及晚期一线治疗。国产特瑞普利单抗适用于既往接受全身系统治疗失败的不可切除或转移性黑色素瘤的治疗。
(注:一线治疗、二线治疗、三线治疗都是指晚期治疗,一线治疗是指根据患者病情可以首先选择或者标准选择的药物、一线治疗耐药以后、再选择二线治疗,二线耐药后在选择三线治疗)。
对PD-1抗体、PD-L1抗体效果好的人群主要有如下的特点:
PD-L1表达高,PD-L1表达>1%即可用,PD-L1表达>50%疗效更好;
肿瘤基因突变负荷TMB高,TMB>20/Mb疗效好;
肿瘤组织中有大量免疫细胞浸润,也就是所谓的TIL高;
微卫星高度不稳定即MSI-H;
POLE / POLD1突变;
患者肿瘤大小较小、年龄较轻、身体一般情况较好等;
免疫治疗的费用是多少?
nivolumab(纳武单抗,Opdivo)建议零售价定为100mg/10ml 9260元 ;40mg/10ml 4591元。不同体重的患者有不同的指导用量。以50kg的患者为例,每两周静脉注射一次,一次需使用1支100mg/10ml和2支40mg/10ml。每个月的用药费用约为2.7万元。
Pembrolizumab(派姆单抗,Keytruda)建议零售价定为100mg/4ml,17918元, 以50kg的患者为例,3周用药费用约为1.8万元。
特瑞普利单抗 零售价定为240mg (6m) /瓶 7200元。以50kg的患者为例,1月用药平均费用约为1万元。
信迪利单抗 零售价定为 10ml: 100mg 7838元。人体体重的患者用量均一样,1月用药平均费用约为1.5万元。
卡瑞利珠单抗用法用量 200mg q2w,零售价定为19800元/200mg,1月用药平均费用1万元。
免疫治疗如何判断疗效?
因为PD-1/PD-L1抑制剂起效的时间通常在3个月左右,所以,使用PD1/PDL1三个月可以通过常规的CT、PETCT、磁共振等检查手段判断疗效,有效继续使用,无效需要停药。
有些患者使用1-2个疗程后复查CT提示病灶增大,认为无效,立刻停止使用。
对于这样的情况,首先需要先排除一下是否为“假性进展”。所谓假性进展(在开始抗PD1/PDL1后4-6周内),顾名思义就是不是真正的进展,免疫治疗初期瘤体增大或出现新病灶,考虑与肿瘤细胞受攻击后大量坏死物堆积或免疫系统激活后淋巴细胞的浸润有关。多项研究表明恶性黑色素瘤假性进展的发生率为6.7%。
“假性进展”的表现虽然目前没有明确的“假性进展”的判断标准,根据临床经验判断如下表现:
患者的症状好转,包括疼痛减轻、食欲好转、体重增加、咳嗽气喘症状好转等,虽然复查CT提示病灶增加,考虑“假性进展”。
使用PETCT作为评价标准,治疗前后SUV值没有增加反而降低,考虑“假性进展”。
可以对比一下患者的转移灶是否都同时增大,考虑“假性进展”。
通过对比抗PD1/PDL1用药前后白介素-8的变化,可较早预测药物疗效,可以辅助诊断假性进展。
最后谈一下,可以确诊 “假性进展”的办法,就是对增大的病灶,穿刺取病理,如果穿刺结果提示免疫T细胞CD3 CD4 CD8 细胞浸润明显增多,基本可以判断为“假性进展”。
有些患者使用免疫药物1-2个疗程后出现肿瘤超进展必须停药。
肿瘤超进展的定义
免疫治疗中肿瘤进展时间小于两个月,
肿瘤负荷相比于基线期增长超过50%,
免疫治疗后肿瘤生长速度超过之前速度2倍以上。
对于伴有MDM2/MDM4扩增、EGFR突变的患者也和超进展有关,具体机制尚不明确。Champiant研究报道了使用抗PD1/PDL1治疗的超进展发生率为9.2%,而大于65岁的患者发生率为19.4%,提示老年患者更容易发生肿瘤超进展。
免疫治疗有无副作用,该如何处理?
免疫治疗带来的一系列副作用有个统一名称,叫“免疫相关不良事件”(immune-relatedadverse events,缩写为irAE)。
大约有2/3的患者会出现免疫治疗相关不良事件,大约有1/7的患者会发生至少一种≥3级的不良事件。
常见的不良反应包括:
皮肤毒性(斑丘疹和瘙痒)、疲乏、免疫性肝炎、免疫性肺炎、免疫性肠炎、免疫性肾炎、甲状腺功能减退。
分为四级,分别采用不同的治疗方式。
1级不良事件,对症处理,不推荐使用糖皮质激素,可以继续使用免疫治疗;
2级不良事件,局部应用糖皮质激素或全身应用糖皮质激素(0.5-1mg/kg/d),可以继续使用免疫治疗;
3级不良事件,静脉使用1-2mg/kg/d强的松,连续使用三天后,症状缓解,强的松剂量减半,如果症状没有缓解的患者,可考虑联合使用免疫抑制剂治疗如英夫利昔单抗、麦考酚酸酯以及静脉用免疫球蛋白等进行治疗,此时应暂停免疫治疗,后期是否继续使用免疫治疗,要谨慎;
4级不良事件静脉使用强的松1-2mg/kg/d联合使用免疫抑制剂治疗如英夫利昔单抗、麦考酚酸酯以及静脉用免疫球蛋白等进行治疗,若症状缓解,逐渐减量至1mg/kg/d维持,后逐步减量,6周左右减量至停药,后期永久停用免疫治疗。
转自邱立新医生微信公众号
